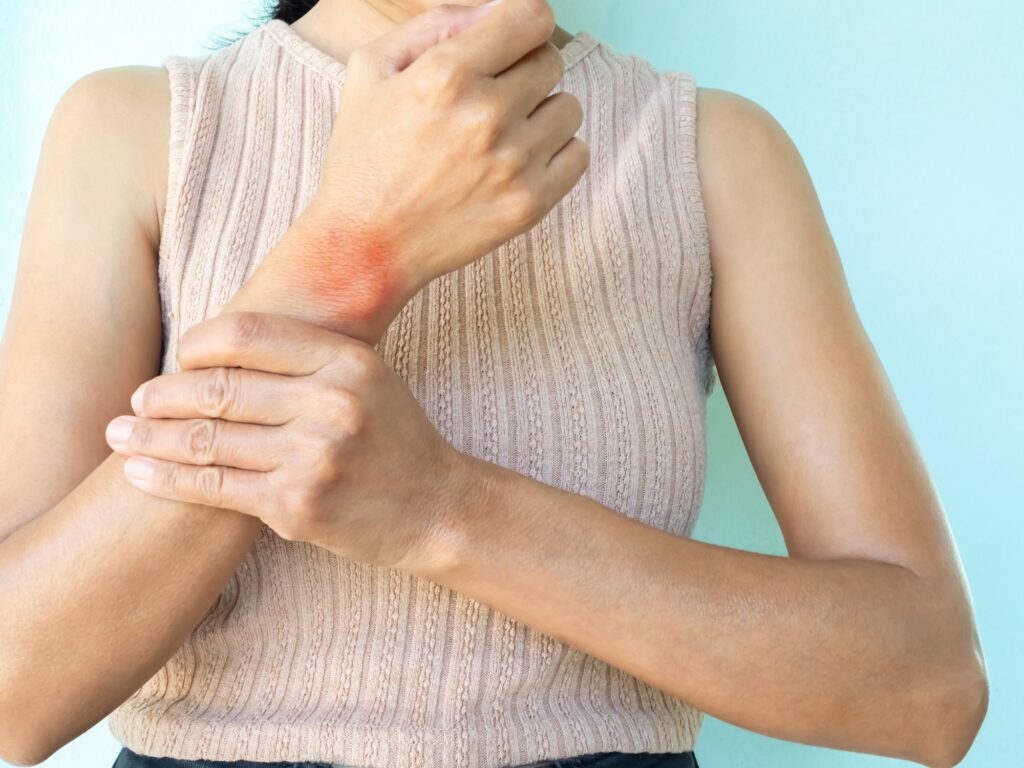
Introdução
Nosso corpo é uma estrutura complexa, e o aparelho locomotor – composto por articulações, músculos, tendões, ligamentos e ossos – é o que nos permite o movimento, a sustentação e a interação com o mundo. As dores e limitações que afetam esse sistema são algumas das queixas mais comuns na medicina, impactando profundamente a qualidade de vida, a autonomia e a capacidade de trabalho de milhões de pessoas. No entanto, a reumatologia vai muito além do tratamento de dores localizadas. Ela é a especialidade médica dedicada ao diagnóstico, tratamento e prevenção de uma vasta gama de doenças que afetam o aparelho locomotor, mas que, em muitos casos, são manifestações de condições inflamatórias, degenerativas ou, crucialmente, autoimunes, comprometendo não apenas articulações e músculos, mas também outros órgãos e sistemas do corpo.
O reumatologista é o médico que atua como um verdadeiro “detetive” das dores e inflamações do sistema musculoesquelético e das doenças autoimunes sistêmicas. Sua expertise é fundamental para diferenciar uma dor muscular comum de uma artrite inflamatória, ou uma fibromialgia de um lúpus eritematoso sistêmico – condições que, embora possam apresentar sintomas semelhantes, exigem abordagens diagnósticas e terapêuticas completamente distintas. A reumatologia moderna evoluiu significativamente, com o desenvolvimento de novas tecnologias diagnósticas e terapias biológicas que revolucionaram o tratamento de doenças antes devastadoras. Para qualquer pessoa que busca cuidar proativamente de sua saúde ou que enfrenta sintomas musculoesqueléticos persistentes ou inexplicáveis, compreender o papel do reumatologista e a amplitude de sua atuação é essencial. Este guia completo explorará em profundidade o universo da reumatologia, desvendando suas principais atribuições, as doenças mais comuns tratadas, os exames cruciais para o diagnóstico e monitoramento, os momentos para buscar esse especialista, as estratégias de prevenção e controle, e, crucialmente, como a Luminus Seguros pode ser sua aliada na escolha de um plano de saúde que garanta acesso completo a essa especialidade vital.
Fale agora com um especialista em Planos de Saúde através do formulário.
"*" indica campos obrigatórios

O Que Faz um Reumatologista?
O reumatologista é um médico com uma formação altamente especializada, que inclui a residência em Clínica Médica e, posteriormente, em Reumatologia. Essa formação aprofundada o capacita a entender a complexa fisiopatologia das doenças reumáticas, que frequentemente envolvem o sistema imunológico e podem ter manifestações em praticamente todos os órgãos do corpo. Ele é o profissional que alia o conhecimento científico rigoroso à sensibilidade para lidar com o impacto crônico dessas doenças na vida dos pacientes.
Principais Atribuições do Reumatologista: Um Cuidado Abrangente e Essencial
- Avaliar e Tratar Doenças Inflamatórias Crônicas: Esta é uma das áreas centrais da reumatologia. Diferente das dores mecânicas ou causadas por uso excessivo, as doenças inflamatórias são caracterizadas por inflamação persistente nas articulações (artrite), músculos (miosite) ou tecidos conectivos. O reumatologista identifica os sinais de inflamação (dor matinal prolongada, inchaço, calor, vermelhidão) e as trata com medicamentos específicos, incluindo imunossupressores e terapias biológicas, visando controlar a inflamação, aliviar a dor, preservar a função articular e prevenir a progressão da doença.
- Diagnosticar Condições Autoimunes e Sistêmicas: Muitas doenças reumáticas são de natureza autoimune, o que significa que o sistema imunológico do próprio corpo ataca erroneamente seus próprios tecidos. O reumatologista é o especialista em diagnosticar essas condições, que podem ser desafiadoras devido à sua ampla variedade de sintomas e ao envolvimento de múltiplos órgãos. Ele investiga doenças como Lúpus Eritematoso Sistêmico (LES), Artrite Reumatoide, Esclerose Sistêmica, Síndrome de Sjögren, Vasculites, entre outras, que podem afetar a pele, rins, pulmões, coração, cérebro e vasos sanguíneos. O diagnóstico precoce dessas condições é crucial para evitar danos irreversíveis aos órgãos.
- Prescrever Medicamentos Imunossupressores, Anti-inflamatórios e Outras Terapias: O arsenal terapêutico do reumatologista é vasto e complexo, exigindo um profundo conhecimento dos medicamentos e seus efeitos:
- Anti-inflamatórios Não Esteroides (AINEs): Para alívio sintomático da dor e inflamação.
- Corticosteroides: Potentes anti-inflamatórios e imunossupressores, usados para controlar surtos agudos de doença.
- Drogas Modificadoras da Doença (DMARDs) Sintéticas Convencionais: Medicamentos como Metotrexato, Sulfassalazina, Leflunomida, Hidroxicloroquina, que atuam modulando a resposta imune para controlar a progressão da doença a longo prazo.
- DMARDs Biológicos: Uma classe de medicamentos mais recentes e altamente eficazes, produzidos por biotecnologia, que atuam de forma muito específica em alvos moleculares envolvidos na inflamação. São usados em casos de doença refratária ou mais agressiva (ex: inibidores de TNF, interleucinas).
- DMARDs Alvo-Específicos (inibidores de JAK): Novas moléculas orais que atuam em vias intracelulares. O reumatologista seleciona o tratamento mais apropriado para cada paciente, considerando a gravidade da doença, as comorbidades e os potenciais efeitos colaterais.
- Acompanhar Pacientes com Doenças Crônicas: Muitas doenças reumáticas são crônicas, exigindo acompanhamento contínuo e ajustes terapêuticos ao longo da vida do paciente. O reumatologista monitora a atividade da doença, a eficácia do tratamento, os efeitos colaterais dos medicamentos e a ocorrência de complicações, garantindo que o paciente mantenha a melhor qualidade de vida possível.
- Orientar sobre Hábitos de Vida, Exercícios e Reabilitação: Além da medicação, o reumatologista desempenha um papel fundamental na orientação sobre o manejo não farmacológico da doença. Ele recomenda:
- Atividade Física Supervisionada: Exercícios específicos para fortalecer músculos, manter a flexibilidade articular e reduzir a dor, muitas vezes em parceria com fisioterapeutas.
- Fisioterapia e Terapia Ocupacional: Para preservar ou restaurar a função, adaptar atividades diárias e prevenir deformidades.
- Dieta Anti-inflamatória e Controle do Peso: Para reduzir a carga sobre as articulações e modular a inflamação sistêmica.
- Manejo do Estresse: O estresse pode exacerbar os sintomas em muitas doenças reumáticas.
- Ergonomia e Adaptações: Orientação sobre posturas e equipamentos que minimizam o impacto nas articulações.
- Tratar Condições Ósseas Metabólicas: O reumatologista também é especialista no diagnóstico e tratamento de doenças que afetam a estrutura óssea, como a Osteoporose (condição que enfraquece os ossos, aumentando o risco de fraturas) e a Osteomalacia (amadurecimento ósseo deficiente). Ele investiga as causas, prescreve tratamentos e monitora a densidade óssea.
A abrangência e a profundidade da atuação do reumatologista o tornam um especialista indispensável para a manutenção de uma vida saudável e a prevenção de sequelas em doenças que podem ser altamente debilitantes.
Doenças Mais Comuns Tratadas pela Reumatologia
A reumatologia abrange uma ampla e complexa gama de doenças, algumas bastante prevalentes, outras mais raras, mas todas com potencial de afetar significativamente a qualidade de vida.
- Artrite Reumatoide (AR):
- O que é: Uma doença autoimune crônica que causa inflamação principalmente nas articulações, levando a dor, inchaço, rigidez (especialmente pela manhã, durando mais de 30 minutos) e, se não tratada, destruição articular e deformidades.
- Sintomas: Afeta tipicamente as pequenas articulações das mãos e pés de forma simétrica. Pode ter manifestações extra-articulares (nódulos reumatoides, inflamação pulmonar, ocular).
- Impacto: Se não controlada, pode causar incapacidade funcional. O diagnóstico precoce e o tratamento intensivo (com DMARDs, incluindo biológicos) são cruciais para um bom prognóstico.
- Lúpus Eritematoso Sistêmico (LES):
- O que é: Uma doença autoimune sistêmica crônica que pode afetar qualquer órgão ou sistema do corpo. É conhecida por ser uma “doença de mil faces” devido à sua ampla variedade de sintomas.
- Sintomas: Extremamente variáveis, podem incluir fadiga intensa, dores articulares e musculares, lesões de pele (como o “rash malar” em forma de borboleta no rosto), sensibilidade à luz solar, queda de cabelo, febre, problemas renais (nefrite lúpica), neurológicos, cardíacos, pulmonares e hematológicos.
- Impacto: Varia de leve a grave, com períodos de atividade da doença (flares) e remissão. Exige acompanhamento multidisciplinar e tratamento imunossupressor contínuo.
- Espondilite Anquilosante (EA) e Espondiloartrites:
- O que é: Grupo de doenças inflamatórias crônicas que afetam principalmente a coluna vertebral e as articulações sacroilíacas (na bacia), mas também podem envolver articulações periféricas, tendões (entesite), olhos (uveíte) e pele (psoríase).
- Sintomas: Dor lombar inflamatória (melhora com atividade, piora com repouso, noturna), rigidez matinal prolongada na coluna, fadiga. Em casos avançados, pode levar à fusão das vértebras (“coluna em bambu”) e limitação severa de movimento.
- Diagnóstico: Muitas vezes atrasado, pois a dor pode ser confundida com problemas mecânicos de coluna. O gene HLA-B27 é um marcador genético importante.
- Tratamento: Exercícios, fisioterapia e medicamentos (AINEs, DMARDs e biológicos).
- Fibromialgia:
- O que é: Uma síndrome de dor crônica generalizada, caracterizada por dor musculoesquelética difusa, fadiga persistente, distúrbios do sono (sono não reparador), e pontos dolorosos específicos ao toque (tender points). Não é uma doença inflamatória ou degenerativa.
- Sintomas: Além da dor, podem ocorrer problemas cognitivos (“fibro fog”), ansiedade, depressão, síndrome do intestino irritável e sensibilidade a ruídos/temperaturas.
- Tratamento: Abordagem multidisciplinar que inclui medicamentos para dor e sono, exercícios aeróbicos de baixo impacto, terapia cognitivo-comportamental, fisioterapia e educação sobre a doença.
- Gota:
- O que é: Uma forma de artrite causada pelo acúmulo de cristais de ácido úrico nas articulações, devido a níveis elevados de ácido úrico no sangue (hiperuricemia).
- Sintomas: Ataques súbitos de dor intensa, inchaço, vermelhidão e calor, geralmente no dedão do pé (podagra), mas pode afetar outras articulações. Crises recorrentes podem levar a artrite crônica, danos articulares e formação de tofos (depósitos de cristais sob a pele).
- Tratamento: Medicamentos para aliviar a crise aguda e medicamentos para reduzir os níveis de ácido úrico a longo prazo (alopurinol, febuxostate), além de restrições dietéticas (evitar carnes vermelhas, frutos do mar, álcool).
- Osteoartrite (Artrose):
- O que é: A forma mais comum de artrite, caracterizada pelo desgaste da cartilagem que reveste as extremidades dos ossos nas articulações. É uma doença degenerativa, não inflamatória primária.
- Sintomas: Dor que piora com o movimento e melhora com o repouso, rigidez matinal de curta duração (menos de 30 minutos), crepitação (estalidos) ao mover a articulação.
- Articulações Comuns: Joelhos, quadris, mãos, coluna.
- Fatores de Risco: Idade avançada, obesidade, traumas articulares prévios, fatores genéticos.
- Tratamento: Controle do peso, exercícios para fortalecer a musculatura ao redor da articulação, fisioterapia, analgésicos, anti-inflamatórios e, em casos avançados, cirurgia (prótese).
- Osteoporose:
- O que é: Doença metabólica óssea caracterizada pela perda de massa óssea e deterioração da microarquitetura do tecido ósseo, tornando os ossos frágeis e aumentando o risco de fraturas.
- Sintomas: Silenciosa na maioria dos casos até que ocorra uma fratura (vertebral, punho, fêmur).
- Fatores de Risco: Idade (especialmente pós-menopausa em mulheres), histórico familiar, deficiência de cálcio/vitamina D, sedentarismo, tabagismo, uso prolongado de corticosteroides.
- Tratamento: Suplementação de cálcio e vitamina D, medicamentos para fortalecer os ossos (bifosfonatos, biológicos), exercícios de carga e prevenção de quedas.
- Artrite Psoriásica:
- O que é: Uma doença inflamatória crônica que afeta as articulações e geralmente ocorre em pessoas com psoríase (doença de pele). Pode afetar qualquer articulação e ter diferentes padrões de acometimento.
- Sintomas: Dor e inchaço articular, dactilite (“dedo em salsicha”), entesite (inflamação dos locais onde tendões e ligamentos se inserem nos ossos), alterações nas unhas e as lesões de pele da psoríase.
- Tratamento: Semelhante à AR, com DMARDs e biológicos.
Essa lista, embora não exaustiva, ilustra a diversidade e a complexidade das doenças tratadas pelo reumatologista, reforçando a importância de um diagnóstico e tratamento especializados.
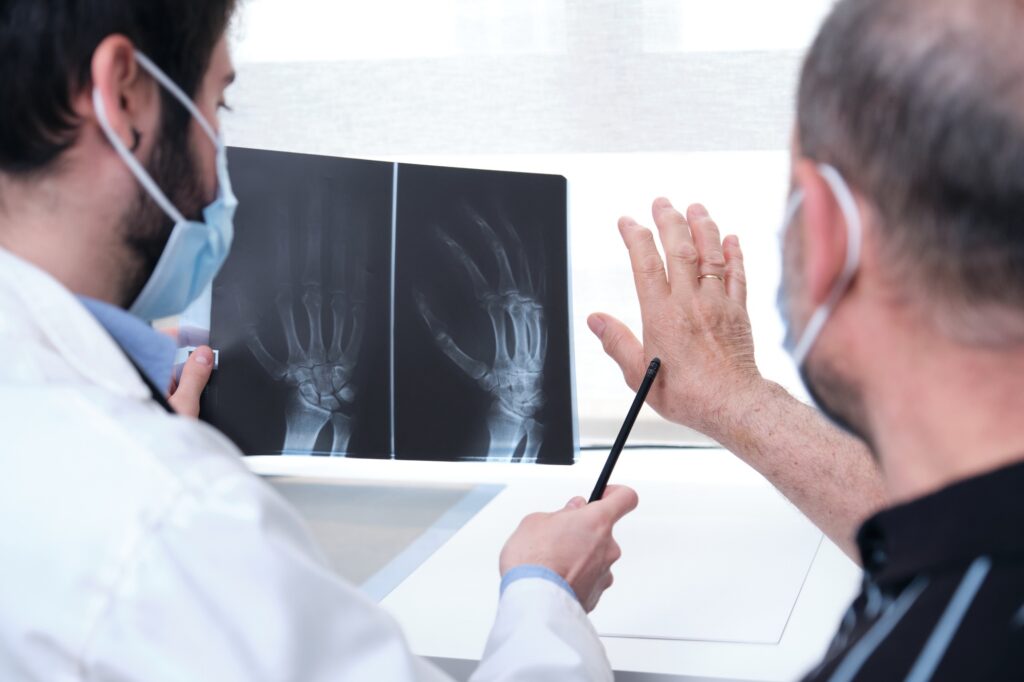
Exames Reumatológicos Mais Comuns
O diagnóstico em reumatologia muitas vezes exige uma combinação de uma anamnese detalhada (histórico clínico), exame físico minucioso e uma série de exames complementares, que ajudam a confirmar suspeitas, monitorar a atividade da doença e avaliar a resposta ao tratamento.
- Exames de Sangue:
- Fator Reumatoide (FR): Anticorpo presente em cerca de 80% dos pacientes com Artrite Reumatoide (AR), mas também pode ser positivo em outras condições e em indivíduos saudáveis.
- Anti-CCP (Anticorpo anti-peptídeo citrulinado cíclico): Mais específico para o diagnóstico de AR do que o FR e pode indicar formas mais graves da doença.
- Anticorpos Antinucleares (FAN ou ANA): Indicador de doenças autoimunes. Um FAN positivo não significa necessariamente lúpus, mas é um critério importante na sua investigação. A especificidade do padrão e o título são importantes.
- VHS (Velocidade de Hemossedimentação) e PCR (Proteína C Reativa): Marcadores inflamatórios inespecíficos. Níveis elevados indicam inflamação no corpo, sendo úteis para monitorar a atividade de doenças inflamatórias.
- HLA-B27: Marcador genético associado a espondiloartrites (como Espondilite Anquilosante e Artrite Psoriásica), mas sua presença isolada não é diagnóstica.
- Ácido Úrico: Níveis elevados podem indicar Gota, mas nem todo hiperuricêmico desenvolve a doença.
- Complemento (C3, C4): Proteínas do sistema imune que podem estar baixas em doenças autoimunes ativas, como o lúpus.
- Outros anticorpos específicos: Anti-dsDNA (altamente específico para lúpus), Anti-Ro/SSA, Anti-La/SSB (Sjögren, Lúpus), Anti-Sm (lúpus), Anti-Scl70 (esclerose sistêmica), Anti-Jo1 (dermatomiosite/polimiosite), ANCA (vasculites).
- Exames de Imagem:
- Radiografias Simples: Úteis para identificar danos articulares (erosões, estreitamento do espaço articular), calcificações e alterações ósseas em doenças como AR, osteoartrite e espondiloartrites (sacroileíte).
- Ressonância Magnética (RM): Oferece imagens detalhadas de tecidos moles (cartilagem, ligamentos, tendões, músculos) e detecta inflamação precoce (edema ósseo, sinovite) antes que haja dano estrutural visível na radiografia. Fundamental para espondiloartrites e para avaliar o envolvimento em doenças autoimunes.
- Ultrassonografia Articular: Permite visualizar inflamação na membrana sinovial (sinovite), erosões ósseas, tendinites e outras alterações em tempo real e de forma dinâmica. Muito útil para guiar punções articulares.
- Tomografia Computadorizada (TC): Usada para avaliar detalhes ósseos complexos, como em fusões vertebrais na EA ou danos pulmonares em doenças autoimunes.
- Densitometria Óssea (DEXA): Exame padrão ouro para diagnosticar osteoporose e monitorar a perda óssea.
- Punção Articular para Análise do Líquido Sinovial:
- O que é: Procedimento em que uma pequena quantidade de líquido é retirada de uma articulação inchada com uma agulha.
- Para que serve: Ajuda a diferenciar artrite inflamatória de não inflamatória, detectar cristais (uratos na gota, pirofosfato na pseudogota) e identificar infecções articulares (artrite séptica).
A correta interpretação desses exames, aliada à experiência clínica do reumatologista, é fundamental para um diagnóstico preciso e um plano de tratamento eficaz.
Quando Procurar um Reumatologista?
Dores musculoesqueléticas são comuns, mas certos padrões ou a persistência de sintomas devem levantar uma bandeira vermelha e indicar a necessidade de uma avaliação reumatológica. O diagnóstico precoce é crucial para muitas doenças reumáticas, pois permite iniciar o tratamento antes que ocorram danos irreversíveis.
É indicado procurar um reumatologista quando há:
- Dor Persistente nas Articulações por Mais de Seis Semanas: Especialmente se a dor for inflamatória (piora com o repouso e melhora com o movimento) e não mecânica.
- Inchaço, Calor e Vermelhidão (Sinais Inflamatórios) em uma ou Mais Articulações: Esses sinais indicam inflamação ativa e devem ser investigados.
- Rigidez Matinal Prolongada (Mais de 30 Minutos): Dificuldade para mover as articulações ao acordar, que melhora gradualmente ao longo do dia. É um sintoma clássico de doenças inflamatórias, como a Artrite Reumatoide e a Espondilite Anquilosante.
- Fadiga Excessiva e Persistente sem Causa Aparente: Muitas doenças reumáticas (Lúpus, AR, Fibromialgia) cursam com fadiga debilitante que não melhora com o descanso.
- Sintomas Sistêmicos de Doenças Autoimunes:
- Manchas na pele ou lesões que pioram com o sol: Especialmente o “rash em borboleta” no rosto.
- Febre inexplicável e persistente.
- Queda de cabelo excessiva ou enfraquecimento das unhas.
- Boca e olhos secos de forma persistente.
- Fenômeno de Raynaud: Dedos das mãos e/ou pés que ficam pálidos, azulados e depois avermelhados com a exposição ao frio ou estresse.
- Dor abdominal inexplicável, diarreia, ou perda de peso.
- Dor no peito, falta de ar, ou problemas cardíacos/pulmonares sem causa clara.
- Dificuldade para Realizar Movimentos Simples do Dia a Dia: Dificuldade para segurar objetos, levantar os braços, pentear o cabelo, subir escadas, ou se vestir, que afeta a independência.
- Alterações em Exames de Sangue Inexplicáveis: Elevação de VHS e/ou PCR sem infecção óbvia, FAN positivo, alterações na contagem de células sanguíneas (anemia, leucopenia), ou presença de outros autoanticorpos.
- Histórico Familiar de Doenças Reumáticas ou Autoimunes: A predisposição genética é um fator em muitas dessas condições.
- Diagnóstico de Osteoporose ou Fraturas por Fragilidade: O reumatologista investiga a causa da osteoporose e orienta o tratamento.
Não hesite em procurar um reumatologista se você apresentar um ou mais desses sinais ou estiver em alguma situação de risco. A avaliação especializada pode levar ao diagnóstico e tratamento adequados, prevenindo danos e melhorando significativamente a qualidade de vida.
Como Prevenir e Controlar Doenças Reumatológicas?
Embora muitas doenças reumáticas, especialmente as autoimunes, não tenham uma “cura” no sentido tradicional, a reumatologia moderna oferece tratamentos altamente eficazes que permitem o controle da doença, a remissão dos sintomas e a manutenção de uma excelente qualidade de vida. A prevenção, nesse contexto, foca em retardar a progressão e evitar complicações, enquanto o controle visa gerenciar a doença de forma contínua.
- Tratamento Medicamentoso Adequado e Individualizado:
- Aderir rigorosamente à medicação prescrita pelo reumatologista, que pode incluir DMARDs sintéticos, biológicos, anti-inflamatórios e corticosteroides. A medicação é a pedra angular do controle da inflamação e da progressão da doença.
- Não interromper ou ajustar a medicação sem orientação médica, mesmo em períodos de melhora, pois isso pode levar a recaídas.
- Atividade Física Leve a Moderada e Supervisionada:
- O exercício regular, adaptado à condição de cada paciente e preferencialmente sob orientação de um fisioterapeuta, é fundamental para manter a flexibilidade articular, fortalecer os músculos que dão suporte às articulações, melhorar a postura e reduzir a dor.
- Atividades de baixo impacto como caminhada, natação, hidroginástica, pilates e yoga são frequentemente recomendadas.
- Fisioterapia e Reabilitação:
- Para pacientes com dor, rigidez, perda de movimento ou que buscam recuperar a função, a fisioterapia é essencial. O fisioterapeuta desenvolve programas de exercícios terapêuticos e utiliza modalidades físicas para aliviar a dor e melhorar a função.
- A terapia ocupacional pode ajudar na adaptação de tarefas diárias e no uso de dispositivos que facilitam a vida com as limitações da doença.
- Dieta Anti-inflamatória e Controle do Peso:
- Dieta: Embora não haja uma “dieta da cura” para doenças reumáticas, uma alimentação rica em frutas, vegetais, grãos integrais, peixes ricos em ômega-3 (salmão, sardinha) e azeite de oliva, e pobre em alimentos processados, gorduras saturadas e açúcar, pode ajudar a reduzir a inflamação sistêmica.
- Controle do Peso: Manter um peso saudável reduz a carga sobre as articulações que suportam peso (joelhos, quadris), aliviando a dor e retardando a progressão da osteoartrite.
- Evitar o Tabagismo e o Consumo Excessivo de Álcool:
- Tabagismo: O fumo é um fator de risco comprovado para o desenvolvimento e a gravidade de várias doenças reumáticas, incluindo Artrite Reumatoide e Lúpus, e pode reduzir a eficácia dos tratamentos.
- Álcool: O consumo excessivo de álcool pode piorar algumas condições, interagir com medicamentos e ser prejudicial ao fígado, especialmente em pacientes em uso de certos DMARDs.
- Manejo do Estresse e Qualidade do Sono:
- O estresse pode desencadear surtos de doenças autoimunes e agravar a dor na fibromialgia. Técnicas de relaxamento, meditação, mindfulness e uma boa higiene do sono são importantes.
- Um sono reparador é fundamental para reduzir a fadiga e a dor em muitas condições.
- Educação sobre a Doença:
- Entender a própria doença, seus sintomas, tratamento e como ela afeta o corpo permite ao paciente tomar decisões informadas e participar ativamente do seu tratamento.
A abordagem multidisciplinar, envolvendo reumatologista, fisioterapeuta, terapeuta ocupacional, nutricionista e, por vezes, psicólogo, é a chave para o manejo eficaz e a melhoria da qualidade de vida dos pacientes com doenças reumáticas.
Luminus Seguros e a Reumatologia
A Luminus Seguros, consolidada como uma das melhores e mais confiáveis corretoras de planos de saúde do Brasil, compreende a importância vital da reumatologia para o diagnóstico precoce e o tratamento eficaz de doenças que, embora muitas vezes crônicas, podem ter seu impacto significativamente mitigado com o cuidado adequado. Nossa missão vai além de oferecer planos; é garantir que você tenha acesso completo e qualificado aos especialistas, exames e tratamentos essenciais para lidar com as condições reumáticas.
É por isso que a Luminus Seguros se dedica a:
- Identificar Planos com Cobertura Abrangente para Reumatologia: Nossos especialistas possuem conhecimento aprofundado sobre a rede credenciada das principais operadoras do mercado, identificando quais planos oferecem cobertura para:
- Consultas com Reumatologistas: Para avaliação, diagnóstico e acompanhamento contínuo, fundamental em doenças crônicas.
- Exames Diagnósticos Essenciais: Cobertura para exames de sangue específicos (FAN, FR, Anti-CCP, VHS, PCR, HLA-B27, anticorpos específicos), exames de imagem (radiografias, ressonância magnética, ultrassonografia articular, densitometria óssea) e, se necessário, punção articular.
- Tratamentos Medicamentosos: Cobertura para uma ampla gama de medicamentos, incluindo DMARDs sintéticos, corticosteroides e, crucially, as terapias biológicas e alvo-específicas, que são de alto custo, mas revolucionaram o tratamento de muitas doenças reumáticas inflamatórias.
- Terapias de Reabilitação: Acesso a sessões de fisioterapia e terapia ocupacional, que são componentes essenciais do tratamento para manter a função e a qualidade de vida.
- Internação e Manejo de Complicações: Para casos que evoluem para a necessidade de internação ou tratamento de complicações agudas (como surtos graves de lúpus ou vasculites).
- Acesso a Profissionais e Centros de Excelência: Muitos dos reumatologistas e centros de tratamento onco-reumatológicos de ponta, que contam com as tecnologias mais avançadas e equipes multidisciplinares altamente qualificadas, fazem parte da rede credenciada dos planos que a Luminus Seguros recomenda. Nossos consultores podem orientar sobre planos que incluem acesso a essas instituições.
- Consultoria Especializada e Transparente: Nossos consultores explicam de forma clara e objetiva todas as coberturas relacionadas à reumatologia, as opções de reembolso (se aplicável) e como o cliente pode acessar os profissionais e serviços. Desmistificamos o processo de escolha do plano, focando nas suas necessidades e no seu histórico de saúde, especialmente se houver fatores de risco para doenças reumáticas.
- Suporte Integral na Contratação e Pós-Venda: Do início da pesquisa à simulação, contratação e qualquer suporte necessário após a adesão ao plano, a Luminus Seguros está ao seu lado, garantindo um processo tranquilo e seguro, especialmente em situações de doenças de longa duração ou de alta complexidade que exigem tratamentos contínuos.
Fale com um dos nossos especialistas da Luminus Seguros e tenha acesso a um atendimento completo e personalizado. Nossa prioridade é sua saúde musculoesquelética e autoimune, e garantir o acesso a uma reumatologia de qualidade é fundamental para sua tranquilidade.
Conclusão
A reumatologia é uma especialidade médica de importância inestimável, atuando no diagnóstico e tratamento de uma vasta gama de doenças que afetam articulações, músculos, ossos e, frequentemente, outros órgãos do corpo. Compreender os sinais de alerta e buscar um reumatologista precocemente é crucial para evitar danos irreversíveis e garantir um manejo eficaz das condições reumáticas, muitas delas crônicas.
Para ter acesso a esse cuidado especializado, que inclui consultas, exames complexos, e tratamentos medicamentosos de alta tecnologia (como os biológicos), é fundamental contar com o suporte de um plano de saúde que garanta a cobertura necessária. A Luminus Seguros está pronta para ser sua parceira nessa jornada. Nossos especialistas podem orientar você na escolha do plano ideal para suas necessidades de saúde reumatológica, assegurando que você tenha acesso aos melhores profissionais e serviços.
Invista na sua proteção e bem-estar. Fale com a Luminus Seguros. Sua saúde merece o melhor cuidado e a segurança que só um plano de saúde bem escolhido, com acesso à reumatologia de excelência, pode oferecer. Visite nosso site e dê o primeiro passo para uma vida com mais movimento, menos dor e mais qualidade.
As informações apresentadas neste conteúdo têm caráter exclusivamente informativo e podem estar sujeitas a alterações sem aviso prévio. Não nos responsabilizamos por eventuais divergências, alterações nas regras ou atualizações realizadas pelas operadoras de planos de saúde e órgãos reguladores.
Para obter informações precisas e atualizadas, recomendamos que entre em contato com um especialista da Luminus Seguros.